院長コラム
-
院長コラム2026/05/14
40代から始まる「血管の老化」を遅らせる、エビデンスある習慣5選―循環器専門医が本音で解説
はじめに――「血管年齢」という言葉に騙されてはいけない
「血管年齢が実年齢より10歳若い!」というフレーズを健康食品のCMや市販の測定器で見かけることがある。患者さんからも「血管年齢を測ってもらえますか」と聞かれることが増えた。
正直に言う。市販の血管年齢測定は、臨床的にほぼ意味がない。
血管の老化を正確に評価するには、頸動脈エコーによるIMT(内膜中膜複合体厚)計測、脈波伝播速度(PWV/ABI)、冠動脈CTによるプラーク評価など、医療機関でしか行えない検査が必要だ。私がクリニックで日々診ている患者さんの中には、見た目は若く、自覚症状もゼロなのに、頸動脈エコーで著明な動脈硬化が進んでいるケースが少なくない。
40代は、血管の老化が「静かに加速する」分岐点だ。この時期に何をするか・しないかが、60代・70代の心筋梗塞・脳梗塞リスクを大きく左右する。今回は、エビデンスが明確に存在する習慣に絞って、私自身の臨床経験を交えながら解説する。「なんとなく体に良さそう」という話ではなく、論文で裏付けられた話を中心にする。なぜ40代から血管が急に老化するのか
①エストロゲンの低下(女性)・テストステロンの変化(男性)
女性では40代後半から閉経に向けてエストロゲンが急減する。エストロゲンには血管内皮を保護する作用があり、その喪失が動脈硬化進行を加速させる。閉経後女性の心血管リスクが急上昇するのはこのためだ。男性も40代からテストステロンが緩やかに低下し、内臓脂肪蓄積と血管炎症が促進される。
②酸化ストレスと慢性炎症の蓄積
血管内皮細胞は活性酸素による酸化ダメージを受け続けている。若い頃は抗酸化機構が追いつくが、40代になると修復能力が低下し、酸化LDL(変性LDL)が血管壁に蓄積しやすくなる。酸化LDLはマクロファージに取り込まれて泡沫細胞となり、これがアテローム(粥状硬化)の本体だ。
③内臓脂肪型肥満の定着
20〜30代は食べ過ぎてもリカバリーが効きやすい。しかし40代は基礎代謝低下と重なり、内臓脂肪が蓄積しやすくなる。内臓脂肪はそれ自体が炎症性サイトカイン(TNF-α、IL-6など)を分泌する「内分泌臓器」であり、慢性炎症を通じて血管を傷める。
④高血圧・脂質異常・糖尿病の顕在化
多くの場合、これらは30代には「ちょっと高め」だったものが、40代で「治療が必要なライン」を超えてくる。私のクリニックでも、健診で初めて引っかかったのが43〜46歳という患者さんが非常に多い。
エビデンスある習慣 5選! 習慣① 減塩は「薄味にする」ではなく「隠れ塩を断つ」
習慣① 減塩は「薄味にする」ではなく「隠れ塩を断つ」
▪ エビデンス:日本高血圧学会ガイドライン(JSH 2023)では、高血圧患者の食塩摂取量の目標を6g/日未満としている。INTERSALT研究(Lancet, 1988)以来、食塩摂取量と血圧の正の相関は一貫して示されており、最新のメタ解析でも食塩1g減少あたり収縮期血圧が約1〜2mmHg低下することが確認されている。▪ 臨床の現実:「薄味にしています」と言う患者さんの食事記録を見ると、ほぼ必ずと言っていいほど盲点がある。それは加工食品・外食・麺類の汁だ。インスタント味噌汁1杯に約1.5〜2g、ラーメンのスープを完飲すると約6〜8gの塩分が入る。自炊の味付けを薄くしても、コンビニのおにぎりや漬物、ハムでいつの間にか摂取量が跳ね上がる。
▪ 当院での取り組み:栄養指導では、患者さんに3日間の食事記録アプリ(「あすけん」など)を使ってもらい、実際の塩分摂取量を「見える化」してから指導を行う。感覚ではなく数値で現状を把握することが、行動変容の第一歩だ。「塩分を控えている」という思い込みを崩さないと、何も変わらない。

習慣② 有酸素運動は「週150分」を目標に設定する
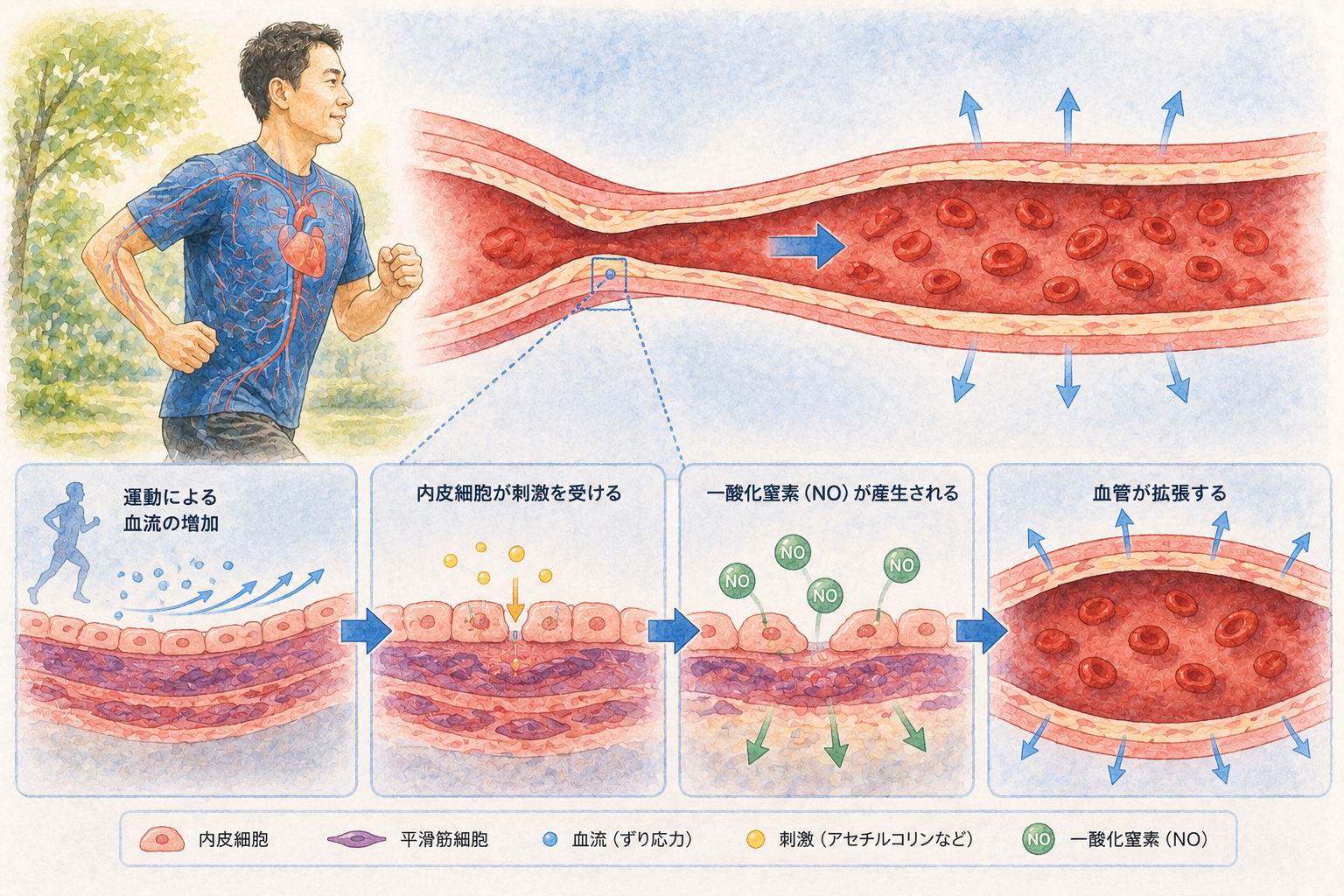
▪ エビデンス:WHO身体活動ガイドライン(2020)では、中等度の有酸素運動を週150〜300分、または高強度を75〜150分行うことを推奨している。Kodamaら(Archives of Internal Medicine, 2007)のメタ解析では、有酸素運動能力(最大酸素摂取量)が1MET向上すると、全死因死亡リスクが約13%、心血管死リスクが約15%低下することが示されている。
▪ 「週150分」の意味:1日30分×週5日、または1日50分×週3日でも達成できる。重要なのは「ちょっとしんどい」と感じる強度を維持することだ。隣の人と会話はできるが、長文を話すと少し息が切れるくらい(Borg自覚的運動強度スケールで13〜14程度)が目安になる。
▪ 血管への直接効果:有酸素運動は血管内皮細胞によるNO(一酸化窒素)産生を増加させ、血管を柔らかく保つ。PWV(脈波伝播速度)という血管硬さの指標が、定期的な有酸素運動によって有意に改善することは複数のRCTで確認されている。▪ 当院での取り組み:「運動しなさい」だけでは誰も動かない。私のクリニックでは、患者さんの生活スタイルに合わせて「通勤時に1駅分歩く」「エレベーターを使わない」という小さなハードルから設定し、3ヶ月ごとの診察で運動習慣の継続を確認している。スマートウォッチやiPhoneのヘルスケアアプリを使ったステップ数の記録も積極的に勧めている。
習慣③ 禁煙は「血管のアンチエイジング」で最強の介入
▪ エビデンス:喫煙は動脈硬化の最強の危険因子の一つだ。Fagerström依存度スコアを用いた禁煙介入のRCTや、Nurses' Health Studyなど大規模コホート研究の知見から、喫煙は冠動脈疾患リスクを2〜4倍高めることが一貫して示されている。さらに禁煙後1年で心筋梗塞リスクが50%低下し、5〜15年で非喫煙者と同等のレベルまで回復することも確認されている(AHA/ACC心血管リスクガイドライン)。
▪ ニコチンの血管毒性:煙草に含まれるニコチンと一酸化炭素は、血管内皮を直接傷害し、血小板凝集を促進し、HDLコレステロールを低下させる。加熱式タバコ(IQOS等)についても、従来の紙巻き煙草より有害物質が少ないとされるが、血管に対するリスクはゼロではなく、現時点での安全性エビデンスは不十分であることを患者さんには明確に伝えている。
▪ 当院での取り組み:当院は循環器内科専門クリニックとして、喫煙が心血管系に与えるリスクを患者さんに丁寧に説明することを重視している。禁煙補助薬(バレニクリン等)による薬物療法は保険適用の禁煙外来が必要なため、専門機関への紹介を行っている。一方で「なぜ今すぐ禁煙すべきか」を血液データや頸動脈エコーの結果と照らし合わせながら具体的に説明することで、患者さんの行動変容を後押ししている。「気合いで禁煙する」のではなく、科学的な根拠をもとに禁煙の動機を固めることが、成功への第一歩だ。

習慣④ 睡眠7時間は「血管の修復タイム」を確保すること、習慣⑤ 地中海食パターン――「食べてはいけない」より「何を食べるか」
▪ エビデンス:睡眠時間と心血管疾患リスクの関係を調べたメタ解析(Cappuccio et al., European Heart Journal, 2011)では、睡眠時間が6時間未満の人は7〜8時間の人に比べて心血管死リスクが約48%高いことが示されている。また慢性的な睡眠不足は交感神経の過緊張を引き起こし、夜間血圧の「非dipper型」(夜に血圧が下がらない)につながることが知られている。
▪ 睡眠と血管の接点:深いノンレム睡眠(徐波睡眠)の時間帯には成長ホルモンが分泌され、血管内皮の修復が促進される。また夜間には副交感神経が優位になることで血圧・心拍数が低下し、心臓と血管の「休息時間」が確保される。この時間が慢性的に短縮されると、血管に蓄積するダメージが回復しきれなくなる。
▪ 当院での取り組み:外来で「何時間寝ていますか」という質問を必ず行っている。「5時間未満」と答える40〜50代のビジネスパーソンは非常に多い。睡眠時無呼吸症候群(SAS)が疑われる場合は、簡易PSG(ポリソムノグラフィー)を勧めて精査し、必要に応じてCPAP療法につないでいる。
SASは高血圧の二次性原因としても重要であり(コラム既出)、睡眠の質を改善することで降圧効果が得られるケースも多い。習慣⑤ 地中海食パターン――「食べてはいけない」より「何を食べるか」
▪ エビデンス:地中海食が心血管疾患を予防するエビデンスは最もロバストな部類に入る。PREDIMED試験(New England Journal of Medicine, 2013)では、地中海食群は低脂肪食群と比較して主要心血管イベント(心筋梗塞・脳卒中・心血管死)を約30%低減した。この試験はエビデンスの質が高く(RCT)、7,447人を対象とした大規模試験だ。
▪ 地中海食の本質:オリーブオイル・ナッツ・魚・野菜・豆類・全粒穀物を中心とし、赤肉・加工食品・精製糖を控える食パターンだ。重要なのは「何を食べるか」という積極的なフレームであり、「何を食べてはいけないか」という禁止のフレームではない。後者は長続きしない。▪ 日本人への応用:厳密な地中海食を日本で実践するのは現実的ではないが、以下の3点は即実践できる。
▪ オリーブオイルをサラダ油の代わりに使う(ポリフェノール・オレオカンタール効果)
▪ 週3回以上、青魚(サバ・イワシ・サンマ)を食べる(EPA/DHA効果)
▪ 間食をナッツ類(無塩・素焼き)に切り替える(不飽和脂肪酸・マグネシウム効果)▪ 当院での取り組み:「食事療法」と聞くと患者さんは身構えるが、「これだけ追加してみてください」という追加型の指導を行うと、継続率が上がる。特に青魚については、缶詰(サバ缶・イワシ缶)でも十分にDHA・EPAが摂れることを伝えると、「それなら続けられる」という反応が多い。
★まとめ――40代でやることを決めると、60代が変わる
血管の老化は、自覚症状がないまま静かに進む。「健診で異常なし」だから大丈夫、ではない。異常なしとは「まだ病気と診断されるレベルに達していない」という意味であり、「血管が正常に近い」という意味ではない。
今回挙げた5つの習慣に共通するのは、どれも「明日から始められる」ことだ。特別な器具も、高額なサプリメントも必要ない。エビデンスが示すのはシンプルな真実だ――食事・運動・睡眠・禁煙、この4つの柱を40代のうちに整えた人が、60〜70代になっても自分の足で歩き、自分の心臓で生きていける。
茂澤メディカルクリニック南千住では、血管の老化が気になる方に対して、頸動脈エコー検査・血液検査・生活習慣評価をトータルで行い、個別の予防プランをご提案しています。「健診でまだ大丈夫と言われたが、予防として診てもらいたい」という方もぜひご相談ください。よくある質問(FAQ)
Q➤ 血管年齢を調べるには何の検査を受ければいいですか?
A➤ 医療機関で頸動脈エコー(IMT計測)または脈波伝播速度(PWV)検査を受けることで、血管の硬さや動脈硬化の程度を客観的に評価できます。市販の血管年齢測定器は精度が低く、臨床的な参考にはなりません。当院でも頸動脈エコー検査を行っています。Q➤ 有酸素運動は何をすれば一番効果的ですか?
A➤ 種目より「継続できるか」が最優先です。ウォーキング・ジョギング・水泳・サイクリングいずれも有効で、週150分(1日30分×5日)を中等度強度で行うことが目標です。会話はできるが長文で話すと少し息が切れる程度(Borgスケール13〜14)が目安です。Q➤ 加熱式タバコ(IQOS等)は血管に悪いですか?
A➤ 紙巻き煙草より有害物質は少ないとされますが、ニコチンを含む点で血管への悪影響はゼロではありません。現時点では長期的な血管安全性を示す十分なエビデンスがなく、当院では加熱式タバコも含めた完全禁煙を推奨しています。Q➤ 地中海食は日本人でも実践できますか?
A➤ 完全な地中海食の実践は難しくても、①サラダ油をオリーブオイルに変える、②週3回以上青魚(サバ缶・イワシ缶でも可)を食べる、③間食を無塩ナッツに切り替える、の3点だけでも心血管保護効果が期待できます。Q➤ 睡眠不足と高血圧はどう関係していますか?
A➤ 慢性的な睡眠不足(6時間未満)は交感神経を過緊張させ、夜間に血圧が下がらない「non-dipper型高血圧」を引き起こします。また睡眠時無呼吸症候群が潜在する場合もあり、当院では血圧コントロールが不良な患者さんに積極的に睡眠評価を行っています。
参考文献
日本高血圧学会(JSH). 高血圧治療ガイドライン2023
WHO. Global recommendations on physical activity for health, 2020
Cappuccio FP, et al. Sleep duration and ischemic heart disease. European Heart Journal. 2011
Estruch R, et al. (PREDIMED Trial). Primary prevention of cardiovascular disease with a Mediterranean diet. NEJM. 2013
Kodama S, et al. Cardiorespiratory fitness as a quantitative predictor of all-cause mortality and cardiovascular events. JAMA. 2009
INTERSALT Cooperative Research Group. Lancet. 1988このコラムの執筆者

院長:茂澤 幸右
糖尿病学会所属・循環器内科専門医
循環器内科専門医として、糖尿病・高血圧・脂質異常症などの生活習慣病診療に従事。
血糖や血圧の管理だけでなく、将来の心筋梗塞や心不全を防ぐ視点を大切に、
日々の外来で患者さんと向き合っています。
このコラムでは、健診結果の見方や最新の医療情報などを、
外来で実際にお話ししている言葉で分かりやすく解説しています。
【経歴】
日本医科大学医学部 卒業
日本医科大学大学院医学研究科(循環器内科学)修了
【資格】
医学博士
循環器内科専門医
内科認定医
【所属学会】
日本内科学会
日本循環器学会
日本心臓病学会
日本糖尿病学会