院長コラム
-
院長コラム2026/02/10
食事と運動だけでは限界?~ 循環器専門医として考える肥満治療の最前線~
「痩せたほうがいいのは分かっているんです。でも、どうしても続かなくて。」
肥満を指摘された患者さんから、外来でよく聞く言葉です。
食事を減らして、運動も意識している。
それでも体重は思ったほど減らない。むしろ少し戻ってしまう。この時点で私は、
“本人の努力が足りない”とは一切考えません。循環器内科の立場から見ると、
肥満はすでに
高血圧・糖尿病・脂質異常症を悪化させ、心血管リスクを押し上げる「病態」
に入っていることが多いからです。今、肥満治療は
「生活指導だけで何とかする時代」から
「医学的に介入し、心臓・血管・腎臓を守る時代」へ確実に移行しています。私自身も有酸素運動やカロリー制限を定期的に続ける難しさを痛感しておりますので、外来では「〇kg減量しましょう。頑張ってください。」のような安易な言葉はかけないように意識しております。
その方に最もフィットする言葉や提案を総合的に考え時には医療として薬なども安全に導入することも大事な責務だと思っております。
肥満は“見た目”ではなく、循環器疾患のリスク因子である
循環器内科医にとって、肥満は
「体重が多いかどうか」では評価しません。問題になるのは、
内臓脂肪が増えることで起こる一連の代謝異常です。内臓脂肪が増えると、
▪ インスリン抵抗性
▪ 交感神経の過剰な活性化
▪ レニン・アンジオテンシン系の亢進
▪ 慢性炎症
が同時に体内で進行します。
これらの機序により血管の内側は傷つき動脈硬化が進行します。肥満による代謝障害で血圧・血糖・脂質がまとめて悪化し、それらがさらに2次的に動脈硬化をもたらす。といった悪循環を引き起こします。
実際、肥満がある方では
心筋梗塞や心不全の発症リスクが明らかに高く、
特に拡張障害主体の心不全との関連は非常に強いことが知られています。循環器内科の外来では、
「BMIはそれほど高くないのに心不全で入院した」
という方も少なくありません。
その多くは、内臓脂肪型肥満+生活習慣病を背景に持っています。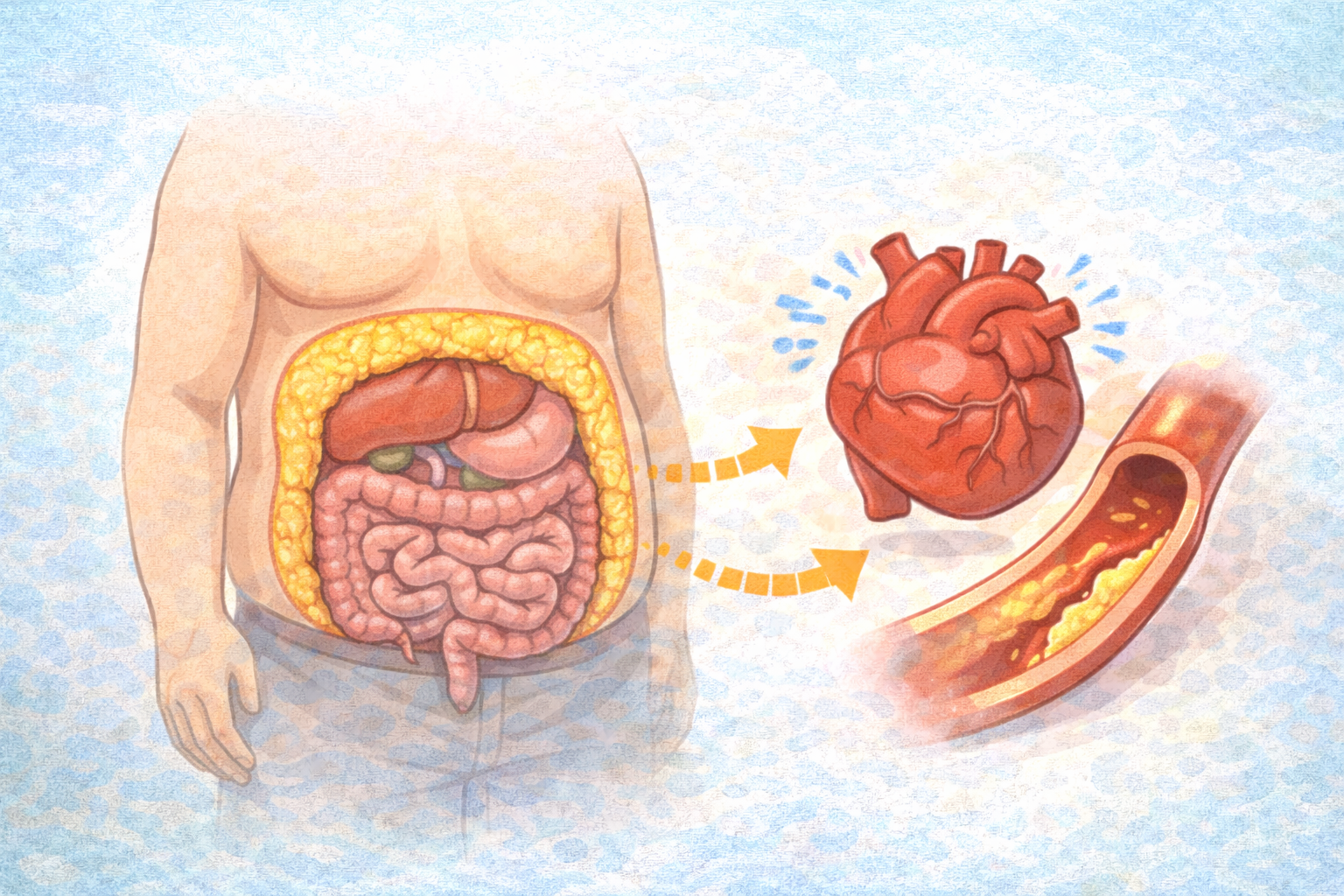
食事と運動だけでは限界がある理由は「意志」ではない
「食べる量を減らして、動けば痩せる」
理論的には正しいです。しかし医学的には、
体重が減ると体は
“生命を守るために体重を戻そうとする方向”に強く働きます。具体的には、
▪ 空腹感を強めるホルモンが増える
▪ 基礎代謝が下がる
▪ 消費エネルギーが減る
といった反応が起こります。これは意志の弱さではありません。
人間の体に備わった防御反応です。そのため、
食事・運動だけで長期的に体重を維持できる方は、
実はかなり限られています。循環器内科の立場では、
ここで「もっと頑張りましょう」と言い続けることが、
必ずしも正解だとは思っていません。
肥満治療の主役となったGLP-1関連薬の違いと使い分け
現在、肥満治療の最前線にあるのが
GLP-1受容体作動薬・GIP/GLP-1受容体作動薬です。代表的な薬剤には、
▪ リベルサス(経口GLP1作動薬)
▪ トルリシティ(週1回注射 GLP1作動薬)
▪ マンジャロ(週1回注射 GLP1-GIP作動薬)
があります。リベルサス
経口薬で比較的導入しやすく、
「まずは内服で様子を見たい」方に向いています。
体重減少効果は穏やかですが、
消化器症状は3mgであれば比較的軽めですが、7mg, 14mgはそこそこ副作用が強く継続困難な方がいらっしゃる印書うです。
錠剤はやや大きめであり、しっかり薬の効果を得るためには飲むタイミングや飲み方を守る必要があります。トルリシティ
週1回の注射製剤で、
血糖改善と心血管イベント抑制のエビデンスが豊富。
高齢者や併存疾患が多い方でも使いやすい薬です。
一報で体重減少効果は低く、若中年で体重を落としたい方にはあまり適していません。マンジャロ
GIP/GLP-1の二重作動薬で、
体重減少効果は最も強力です。
一方で、
▪ 悪心
▪ 嘔吐
▪ 食欲低下
といった副作用も比較的出やすく、
使う患者さんは慎重に選びます。トルリシティもマンジャロもアテオスという週1回の使い切りデバイスは共通であり、とても簡便です。
循環器内科としては、
「どれが一番痩せるか」ではなく、
どの薬がその人の心血管リスクを最も下げられるか
を重視して選択します。
肥満治療において私が最も意識している“倫理的な線引き”
肥満治療薬は、
「痩せる薬」ではありません。
病気の進行を抑えるための医療です。私は外来で、
▪ 生活習慣病がどの段階か
▪ 心臓・腎臓への負担がどれくらいか
▪ 本当に医学的介入が必要か
を必ず評価します。「楽に痩せたい」
「早く数字を落としたい」
という理由だけで、薬を使うことはしません。一方で、
すでに
▪ 高血圧
▪ 糖尿病
▪ 脂質異常症
が進行し、
心血管リスクが高い方に対して
“薬を使わないこと”がリスクになる場合もあります。肥満治療は、
やりすぎてもいけないし、慎重すぎてもいけない。このバランスを見極めることが、
専門医としての最も重要な役割だと考えています。まとめ
肥満治療は、
食事と運動だけで解決できる時代ではありません。同時に、
安易に薬に頼る時代でもありません。循環器内科医として私が大切にしているのは、
その人の10年後の心臓や腎臓をはじめとした臓器を守れるかどうかです。努力しても結果が出ない方、
健診でリスクを指摘されている方は、
一度、医学的に整理するところから始めましょう。文責:茂澤メディカルクリニック南千住
院長 茂澤 幸右【経歴】
日本医科大学医学部 卒業
日本医科大学大学院医学研究科(循環器内科学)修了【資格】
医学博士
日本循環器学会認定 循環器内科専門医
日本内科学会認定 内科認定医【所属学会】
日本内科学会
日本循環器学会
日本心臓病学会
日本糖尿病学会【専門分野】
循環器疾患(特に虚血性心疾患・弁膜症性心疾患)
糖尿病・動脈硬化疾患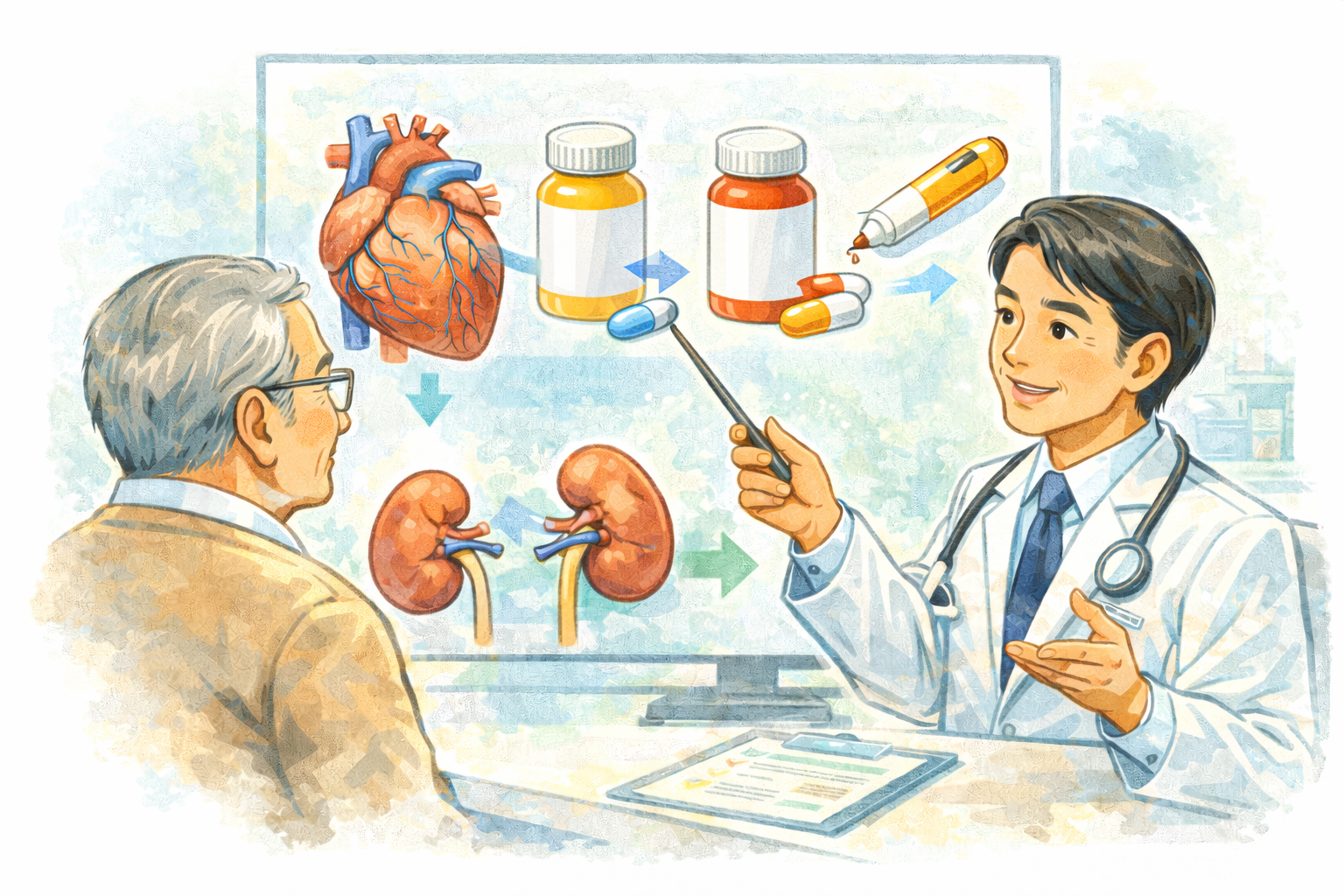
参考文献
日本肥満学会 肥満症診療ガイドライン
日本循環器学会 心不全診療ガイドライン
Jastreboff AM et al. NEJM. 2022(Tirzepatide)
Marso SP et al. NEJM. 2016(GLP-1)
Packer M et al. NEJM. 2020(心腎連関)
このコラムの執筆者

院長:茂澤 幸右
糖尿病学会所属・循環器内科専門医
循環器内科専門医として、糖尿病・高血圧・脂質異常症などの生活習慣病診療に従事。
血糖や血圧の管理だけでなく、将来の心筋梗塞や心不全を防ぐ視点を大切に、
日々の外来で患者さんと向き合っています。
このコラムでは、健診結果の見方や最新の医療情報などを、
外来で実際にお話ししている言葉で分かりやすく解説しています。
【経歴】
日本医科大学医学部 卒業
日本医科大学大学院医学研究科(循環器内科学)修了
【資格】
医学博士
循環器内科専門医
内科認定医
【所属学会】
日本内科学会
日本循環器学会
日本心臓病学会
日本糖尿病学会